Obliteracja laserowa żylaków
Żylaki i ich leczenie
WPROWADZENIE
Krążenie krwi przypomina system ogrzewania w Twoim domu:
- SERCE jest pompą, która rozsyła krew po całym organizmie (domu)
- TĘTNICE to rury transportujące krew z serca do organów i tkanek (kaloryfery)
- ŻYŁY to rury, które zbierają krew z organów i tkanek (kaloryferów) i zabierają ją powrotem do serca (pompy)
Żeby krew powróciła do serca ze stóp musi podróżować przez żyły w nogach przeciw siłom grawitacji. Jest to możliwe dzięki:
- POMPIE MIĘŚNIOWEJ – podczas chodzenie mięśnie nóg ( głównie łydki) kurczą się, żyły, które biegną przez nie i pomiędzy nimi zostają ściśnięte, a krew, która się w nich znajdowała zostaje przesunięta w górę nogi
- ZASTAWKI – znajdują się we wnętrzu żył i wyglądają jak łapki w pin-ball’u. Zatrzymują one krew, kiedy mięśnie się rozkurczają, tak żeby nie mogła wrócić do stopy zgodnie z siłą grawitacji.
- Jeśli mięśnie są słabe i/albo zastawki przestają działać, wtedy zgodnie z grawitacją krew podróżuje w dół zamiast do góry żyły w nogach. To jest tak zwana „niekompetencja” lub „flegma” żylna. Która powoduje wzrost ciśnienia w żyłach. To z kolei rozciąga ściany żył, stają się one rozszerzone i skręcone – tak formują się żylaki.
Istnieją dwa zestawy żył w nodze:
- ŻYŁY POWIERZCHNIOWE – znajdują się bezpośrednio pod skórą i mogą być widoczne; żyły tworzą żylaki oraz stany zapalne (zapalenie żył)
- ŻYŁY GŁĘBOKIE – znajdują się w środku nogi i nie mogą być widoczne: te żyły mogoł zostać zatkane przez skrzepy krwi tworząc zakrzepice żył głębokich (deep vein thrombosis (DVT)). Jeśli kawałek skrzepu odłamie sie może on zostać przetransportowany do płuc tworząc tak zwany zator płucny (pulmonary embolus (PE)), który może być poważny, a nawet śmiertelny.
DLACZEGO POWINNO SIĘ LECZYC ŻYLAKI?
Żylaki występują u jednej trzeciej populacji dorosłych i zachorowanie na nie wzrasta wraz z wiekiem. Chorzy pac jęci powinni leczyć żylaki przez:
- niezadowolenie z wyglądu nóg,
- objawy takie jak: ból, ociężałość nóg oraz swędzenie,
- obawę przed powikłaniami takimi jak: zakrzepica żył głębokich, owrzodzenia.
TYPY ŻYLAKÓW
Są trzy różne rodzaje żylaków, mogą one występować jednocześnie lub każdy z osobna. Najłatwiej wyobrazić sobie żylaki, jako odwrócone do góry nogami drzewo.
- PIEŃ VV – utworzony z głównej żyły powierzchniowej i jej największych odgałęzień. Znajdują się pod skórą, są grudkowate i zazwyczaj większe niż 4mm w przekroju (pień i odgałęzienia).
- ŻYŁY SIATKOWATE – utworzone z mniejszych odgałęzień, znajdują się w głębszych warstwach skóry, są mniej wypukłe i zazwyczaj mają mniej niż 4mm w przekroju.
- PAJĄCZKI ( lub nitkowate żyły lub telangectasia) -utworzone z najmniejszych odgałęzień. Znajdują się w najwyższych warstwach skóry i zazwyczaj są mniejsze niż 1-2mm w przekroju (gałązki na końcu małych odgałęzień).
SIATKOWATE VV I PAJĄCZKI BARDZO RZADKO WYWOŁUJĄ POWIKŁANIA, SĄ LECZONE ZE WZGLĘDÓW ESTETYCZNYCH.
OPCJE LECZENIE ŻYLAKÓW
- Operacja klasyczna
- Obliteracja laserowa
- Skleroterapia płynowa
- Skleroterapia piankowa
- Radiofrequency ablation (VNUS, Closure Fast)
- Obliteracja klejem tkankowym
Wybór sposobu leczenia lub kombinacji kilku rodzajów zabiegów zależy od czynników takich jak:
- typ, rodzaj, obszar występowania żylaków,
- ogólny stan zdrowia,
- wcześniejsze leczenie,
- preferencje pacjenta.
Profesor Andrew Bradbury, BSc MB ChB MBA MD FRCSEd
Professor of Vascular Surgery and Consultant Vascular and Endovascular Surgeon
KLASYCZNA OPERACJA ŻYLAKÓW(STRIPPING SPOSOBEM BABCOCKA)
Operacja polega na usunięciu żyły odpiszczelowej lub odstrzałkowej. Zazwyczaj wykonuje się ją w znieczuleniu dokanałowym lub pod narkozą. Po zabiegu pacjent zostaje na nocnej obserwacji (istnieją również jedno dniowe rodzaje takich operacji). Bardzo wielu pacjentów przechodzi tą operację bez żadnych komplikacja, zazwyczaj są miło zaskoczeni szybkością i skutecznością zabiegu.
Jednakże, jak z każdą operacją, nawet w rękach najlepszego specjalisty, wiąże się wiele niepożądanych efektów ubocznych i powikłań, których pacjent powinien być świadom:
- Ból – zawsze występuje pewien poziom dyskomfortu, którego można się zazwyczaj pozbyć, stosując proste leki przeciwbólowe tj.: Paracetamol czy Ibuprom. Przedłużający się ból jest sygnałem niepokojącym.
- Siniaki(podbiegnięcia krwawe) – noga po zabiegu jest zazwyczaj posiniaczona, co jest nieuniknione. Siniaki mogą występować przez około 2-3 tygodnie. Po siniakach mogą pozostać na skórze przebarwienia, które powinny ustąpić po kilki miesiącach. W sporadycznych przypadkach mogą pozostać na stałe.
- Infekcje –jeżeli wokół rany pojawia się zaczerwienienie, nasila się ból albo wydobywa się z nich ‘brudny‘ płyn wtedy zapewne wdała się infekcja. W tym wypadku konieczna jest pomoc lekarza, zazwyczaj zalecany jest antybiotyk. Ryzyko infekcji to około 1-2%. Infekcje ran są rzadkie, ale mogą powodować powstanie nieestetycznych blizn.
- Blizny po cięciach chirurgicznych– mimo wszelkich starań lekarza, by blizny były tak małe jak to tylko możliwe, pewien stopień bliznowacenia jest nieunikniony po każdej operacji. U większości pacjentów blizny zanikają i stają się niemal nie widoczne po 6-12 miesiącach. Niemniej jednak istnieją pacjenci o skórze bardziej podatnej na powstawanie większych grudkowatych blizn o innym zabarwieniu (bliznowców). Takie blizny mogą być leczone poprzez zastrzyki lub bardzo efektowny specjalny, kamuflujący makijaż.
- Drętwienie/mrowienie– małe obszary mrowienia i drętwienia, szczególnie w okolicy kostki przyśrodkowej i na stopie, mogą rozwijać się u 20% pacjentów. To zjawisko jest dosyć powszechne i nie powoduje żadnych dalszych problemów. Wynika z uszkodzenia nerwu udowo-goleniowego biegnącego wzdłuż żyły odpiszczelowej. Utrzymuje się od kilku tygodni do kilku miesięcy. Bardzo rzadko zdarza się, że drętwienie pozostaje.
- Krwawienie– czasami, głównie w pierwszym tygodniu po operacji może pojawić się niewielkie krwawienie z nogi, zwłaszcza jeśli się o coś uderzy lub mocniej przetrze ręcznikiem po prysznicu. Krwawienie jest zazwyczaj minimalne i ustępuje po podniesieniu nogi, przyciśnięciu rany i kilku godzinnym odpoczynku. Zasadniczo działa się w taki sam sposób jak przy zacięciu się w palec. Poważne krwawienie po operacji żylaków jest bardzo rzadkie.
- Zakrzepica żył głębokich(DVT) – Zakrzepica żył głębokich może wystąpić po operacji żylaków. Jej częstość nie jest dokładnie znana. Opisano powstawanie zakrzepicy żył głębokich nawet u 5,3%przypadków (van Rij AM. Et al. (British Journal of Surgery). December 2004 Volume 91(12):1582-5,) Autor doświadczenia dowiódł że zachorowalność na DVT po operacji VV jest wyższa niż wcześniej przypuszczano, ale większość DVT po operacji żylaków ma minimalne znaczenie kliniczne.
- Zator płucny(PE) – jeżeli DVT rozwinie się, istnieje ryzyko że cześć skrzepu oderwie się i trafi do płuc powodując zator tętnicy płucnej – co może prowadzić nawet do śmierci pacjenta. Częstość zatorowości nie jest dokładnie znana, ale w piśmiennictwie światowym są to przypadki sporadyczne.
INNE PROBLEMY ZWIĄZANE Z OPERACJĄ ŻYLAKÓW
- Doustne środki antykoncepcyjne(OCP) i hormonalna terapia zastępcza (HTZ) a operacja żylaków– OCP i HTZ zawierają żeński hormon estrogen który zwiększa lepkość krwi, przez co zwiększa również możliwość powstania zakrzepów w tym DVT. Niektórzy lekarze zalecają wstrzymanie stosowanie OCP/HTZ na 6 tygodni przez operacja i powrócenie do tego leczenia po 6 tygodniach. Niestety przy takich zaleceniach pacjent jest narażony na ryzyko niechcianej ciąży lub powrotu syndromów menopauzy. W dodatku nie udowodniono, że odstawienie tych środków znacząco redukują możliwość zachorowań na zakrzepicę żylną. Dlatego nie zalecam odstawiania leczenia hormonalnego przed operacją.
- Profilaktyka heparynowa – nie udowodniono skuteczności.
- Pozostałości żylaków po operacji – nie zawsze możliwe jest usunięcie wszystkich VV podczas operacji. Jeśli jest taka konieczność pozostałości żył mogą być zlikwidowane za pomocą zastrzyku (skleroterapii) po operacji.
- Nawroty żylaków– istnieje ryzyko nawrotu żylaków po operacji. Wynosi ono co najmniej 20% po 5 latach od zabiegu. Stałą praktyką prowadzoną w moim gabinecie jest systematyczne badanie pacjentów po operacji (w rocznych, dwuletnich odstępach czasu). Taka praktyka i ewentualna skleroterapia nawrotów zapobiega powracaniu choroby.
Jakie żylaki leczymy tą metodą?
Metodą laserową mogą być leczone żylaki każdego rodzaju:
- Niewydolna żyła odpiszczelowa.
- Niewydolna żyła odstrzałowa.
- Izolowane żylaki uda i podudzia.
- Niewydolne perforatory.
Przeciwwskazania:
- Uczulenie na leki znieczulające.
- Żyły o bardzo krętym przebiegu, uniemożliwiającym wprowadzenie światłowodu.
- Nietypowe warunki anatomiczne.
Znieczulenie:
Zabieg nie wymaga znieczulenia ogólnego. Stosuje się znieczulenie miejscowe polegające na podaniu leku w okolicę żyły do przestrzeni międzypowięziowej. Jest to tak zwane znieczulenie tumescencyjne.
Zalecenia przed zabiegiem laserowym:
Proszę do tygodnia przed zabiegiem wykonać następujące badania:
- APTT,
- INR,
- Morfologia,
- Elektrolity,
- Mocznik,
- Glukoza.
Proszę zabrać ze sobą:
- Pantofle,
- Koszulę,
- Pończochy,
- Wygodne obuwie i ubranie.
Przed zabiegiem wskazana jest depilacja nóg oraz okolicy pachwin.
W dniu zabiegu proszę nie używać balsamu ani kremu do nóg.
Przed zabiegiem (około 2 godz. wcześniej) należy spożyć posiłek, oraz zażyć leki.
Zalecamy aby po zabiegu pacjent nie prowadził samodzielnie pojazdu, oraz aby opuścił gabinet w towarzystwie osoby bliskiej.
Postępowanie po zabiegu:
Po zabiegu pacjent spędza w gabinecie ok. 2godzin. Dalsze leczenie prowadzone jest w warunkach domowych.
Pończochy uciskowe należy nosić przez ok. 6 tygodni (pierwsze 3 dni bez zdejmowania).
Pacjenta zachęca się do normalnej aktywności, nie zaleca się unieruchomienia w łóżku.
Nie jest jednak wskazane dźwiganie ciężkich przedmiotów, długie siedzenie ze spuszczoną nogą ani przebywanie w pozycji stojącej.
Zalety laserowego leczenia żylaków:
- Minimalne dolegliwości związane z zabiegiem.
- Znikome ryzyko powikłań.
- Krótki czas zabiegu.
- Szybki powrót do normalnej aktywności.
- Bardzo dobry efekt kosmetyczny, brak blizn, przebarwień skóry.
Powikłania:
Chociaż powikłania są nieodłącznym elementem każdego zabiegu chirurgicznego, po laserowym leczeniu żylaków występują bardzo rzadko.
Mogą wystąpić:
- Oparzenie promieniem lasera.
- Zakrzepica żylna i zatorowość żylna.
- Zakażenie.
- Przedłużające się dolegliwości bólowe.
Czy zamknięcie żyły laserem jest szkodliwe?
Nie jest szkodliwe, ponieważ zamyka się żyłę nieprawidłowo funkcjonującą, z tak zwanym refleksem, czyli cofaniem się krwi. Jej likwidacja umożliwia prawidłowy przepływ krwi w kierunku do serca.
Czy laserowa operacja żylaków jest skuteczna?
ELVeS jest obecnie uznawany za metodę równie skuteczną jak operacja chirurgiczna a jednocześnie znacznie mniej obciążającą dla chorego. Podawana w wielu pracach badawczych skuteczność wynosi ponad 98%.
Parametry stosowanych laserów:
ELVeS™ Laser (Ceralas D15)
- Wavelength 980nm
- Optical Power 15 Watt
- Aiming Beam 635nm, 4mW brighttness adjustable
- Operating Mode cw, pulsed
- Pulse Duration / interval 0.01-99.9 sec
Velas Diode Laser
- Wavelength 1470nm
- Optical Power 15 Watt
Przed zabiegiem
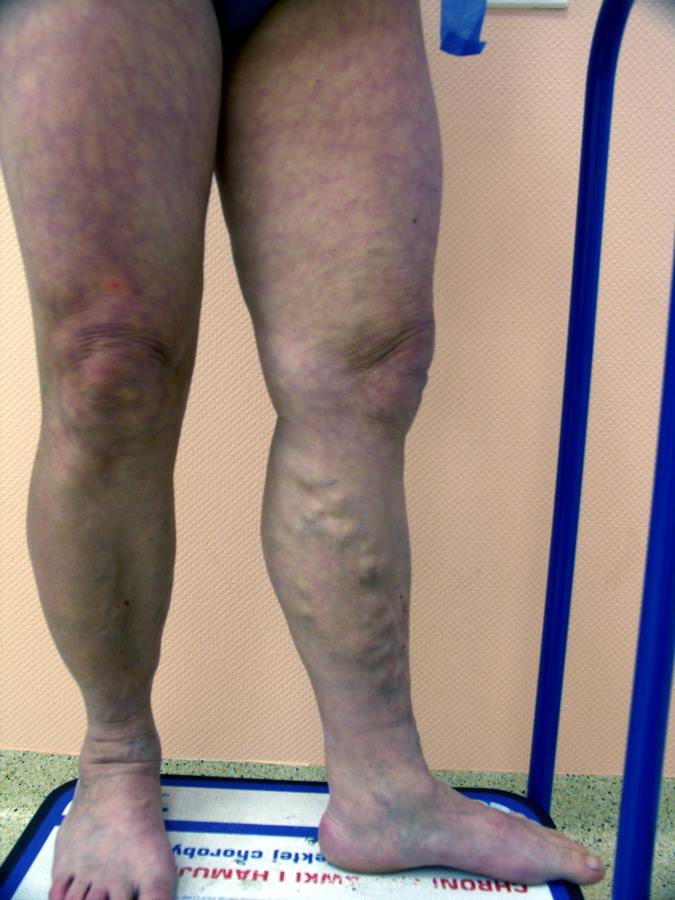
Po zabiegu

gabinet w sanoku
FLEBO CLINIC
ul. Legionów Polskich 42
38-500 Sanok
rejestracja telefoniczna
Od poniedziałku do czwartku
12:00 – 20:00
W piątek
08:00 – 12:00
TEL: 13 430 00 95

